По пути модернизации здравоохранения
Новость в рубрике: Здравоохранение, ЮбилеиРазвитию первичной медико-санитарной помощи – первоочередное внимание. Максимально быстро и без последствий – так можно решить проблему со здоровьем в большинстве случаев. Если, конечно, эту проблему своевременно обнаружить!
Главный врач Аксайской районной больницы Игорь Владимирович Галеев:
– Глава Администрации Аксайского района Сергей Николаевич Бодряков очень трепетно относится к потребностям больницы. – Если брать отчисления из муниципального бюджета, которые идут на нужды больницы, думаю, не совру, если скажу, что среди районов области мы на первом месте. Общий объем финансирования из муниципального бюджета в этом году – более 40 миллионов рублей. Кроме того, в этом году мы реализуем две серьезные программы – по модернизации здравоохранения и по борьбе с сердечно-сосудистыми заболеваниями. По обеим выделены большие средства.
Мне снова повезло! Совсем недавно по заданию редакции побывала в гостях у золотой семейной пары в Рассветовском сельском поселении, и вот снова направляемся к юбиляру. Встреча с главным врачом Аксайской районной больницы Игорем Владимировичем Галеевым состоялась накануне 50-летнего юбилея больницы.
– Небольшая поправка, – говорит Игорь Владимирович. – В 1972 году в Аксае был введен в строй вот этот большой больничный комплекс, где мы сейчас находимся. По тем временам в плане строительства – верх больничного совершенства. Это один из немногих комплексов, который построен по проекту именно для больниц. Каждое здание на нашей территории не случайно так стоит, у каждого свой функционал. Инфекционный корпус выделен отдельно, в нем соблюдено очень важное условие – боксы на первом этаже имеют отдельные выходы на улицу. Есть отдельное здание родильного дома. Отдельно стоит детский корпус – с детской поликлиникой и детским стационаром. К сожалению, все эти площади на сегодняшний день не отвечают нашему населению по численности. Надо отдать должное, районная власть решает по мере возможности эти проблемы.
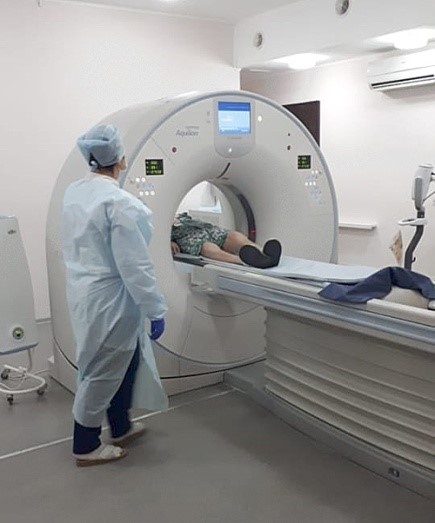
Мы завершаем реконструкцию одного из наших зданий для подготовки работы первичного сосудистого отделения. Это совершенно изменит весь формат оказания помощи людям с инсультами, инфарктами, все будет по-другому. У нас до сегодняшнего дня реанимационное отделение на втором этаже на шесть коек, так вот теперь весь первый этаж корпуса будет занимать реанимационное отделение и диагностические подразделения первичного сосудистого отделения с полным переоснащением. Теперь будет уже два компьютерных томографа.
– Игорь Владимирович, такая забота и модернизация влияют каким-то образом на оказание первой медицинской помощи жителям района?
– Может быть, вы хотели спросить о первичной медико-санитарной помощи? – улыбается Игорь Владимирович.
Ну вот, думаю, хотела спросить, как попроще, а оказывается, первая медицинская и первичная медико-санитарная – это не одна и та же помощь.
Оказывается, первая медицинская помощь – та, которую оказывают не медицинские работники. Потом есть доврачебная помощь – которую оказывают средние медицинские работники на фельдшерских акушерских пунктах. А первичная медико-санитарная – это уже из категории врачебной помощи.
– Первичная, – поясняет Игорь Владимирович, – потому что первый врач, с которым сталкивается человек в поликлинике – это участковый терапевт, или участковый педиатр, или врач общей семейной практики. Медико-санитарная – потому что не только оказание медицинской помощи в том контексте, в котором мы привыкли – поставить диагноз, назначить лечение, пронаблюдать человека, а санитарная составляющая – это влияние на общее здоровье населения в целом. Да, есть такое понятие «общественное здоровье». Есть конкретно здоровье наше с вами – мы его оцениваем по тому, насколько нормально мы себя чувствуем, а есть общественное здоровье, которое выражается в показателях. Есть заболеваемость населения, есть смертность, есть продолжительность жизни – основные показатели, которые характеризуют, скажем так, социальную составляющую существования всех людей.
– Получается, в задачу участкового терапевта или педиатра, как врача первичной медико-санитарной помощи, входит не только консультирование людей, установление диагноза, лечение, но и мероприятия по оздоровлению населения в целом?
– Совершенно верно, – говорит Игорь Владимирович. – И еще своевременное выявление рисков заболевания. В программе диспансеризации это очень важный момент. Терапевт должен установить, какие риски есть у человека. Когда болезни нет, но есть врожденная предрасположенность.
– Диспансеризация – тоже первичная медико-санитарная помощь?
– Да, и это сегодня главное. Составляющая общественного здоровья, оздоровления населения – это как раз диспансеризация и все, что связано с профилактической работой.
– В ноябре Аксайская центральная районная больница начала диспансеризацию, приглашения публикуются в соцсетях, в медучреждениях района размещены объявления. Интересуюсь, есть отклик?
– Да, люди идут. Мы стараемся создать условия для того, чтобы это было для них проще и доступнее, чем в прошлые годы. Используем новую эффективную технологию создания отделения профилактики при поликлинике. Для этого выделены отдельные кабинеты, и желающие пройти диспансеризацию идут уже не в общие кабинеты терапевтов, а приходят непосредственно в кабинет профилактики. Поскольку там больных нет, как и нет людей, которые ожидают неотложного приема, поэтому очередей там тоже нет.
– Как осуществляется прием? Записываться надо по телефону в регистратуре или на портале госуслуг? Или можно с улицы просто зайти?
– Да, и с улицы можно просто зайти, и воспользоваться любым из перечисленных вами вариантов. Доступ в этот кабинет предусмотрен, даже если человек решил прийти только к глазному или ЛОР-врачу по каким-то своим привычным делам, мы его приглашаем пройти предварительно через кабинет профилактики для того, чтобы оценить не только то, что его беспокоит на сегодняшний день, но и общее состояние здоровья, посмотреть, нет ли у него каких-то заболеваний в ранней фазе, а он о них еще не знает. Это очень важно. Но чаще всего мы вызываем.
– Чтобы пригласить человека на диспансеризацию, нужно же, чтобы определенный сотрудник сидел, условно «шерстил» все истории болезни…
– Так и есть. Есть база данных, есть определенные возрастные группы населения, которые должны проходить диспансеризацию, то есть это происходит один раз в три года.
 – Какой условно, если можно так назвать, «выхлоп» от диспансеризации? Человек пришел, врач увидел риски, сообщил об этом обследуемому – и? Какой процент людей с этими рисками дальше потом работает вместе с врачом?
– Какой условно, если можно так назвать, «выхлоп» от диспансеризации? Человек пришел, врач увидел риски, сообщил об этом обследуемому – и? Какой процент людей с этими рисками дальше потом работает вместе с врачом?
– Во-первых, очень большое значение имеет санитарная культура людей. Подавляющее большинство сегодня заботятся о своем здоровье. Поняли, что если «запускать» заболевание, которое в ранней стадии не вызывает особого дискомфорта или каких-то болей, то это дальше может привести к тяжелым последствиям. Ковид очень многих научил. Люди увидели, что вроде бы безобидно прошедшее вирусное заболевание в последующем вызывает серьезные проблемы. Это и проблемы с легкими, с сердцем, с венами, с костями, суставами – целая серия проблем. И люди поняли, что на самом деле нужно больше внимания уделять своему здоровью и заниматься определением рисков развития осложнений.
– Вас, как главного врача, сегодня устраивает активность граждан?
– Сегодня пока нет. Неудовлетворен, потому что в первой половине этого года еще был ковид, и мы реально не могли заниматься диспансеризацией. А теперь получается, диспансеризация стала еще более актуальной, потому что кроме всех хронических заболеваний, которые раньше были предметом раннего выявления, теперь еще и последствия ковида стали тоже поводом для диспансеризации. Она получила отдельное название – углубленная диспансеризация пациентов, перенесших ковид. Там перечень исследований очень широкий, он позволяет реально выявить очень многие заболевания, возникающие после ковида. И у нас есть возможность выявлять это в полной мере!
По состоянию на 30.11.2022 г.:
– диспансеризация определенных групп взрослого населения – 19 570 человек;
– углубленная диспансеризация – 8 477 человек;
– профилактический осмотр – 6 834 человека.
Всего: 34 881 человек.
– Вернусь к вопросу организации. Как появилась возможность найти помещение…
– Мы изыскали внутренние резервы, где-то укрупнились, где-то уплотнились. В течение года отделение диспансеризации будет неприкосновенным, мы его запустили во второй половине ноября, даже в большей степени с заделом на 2023 год. Чтобы отрабатывало оно опыт, накапливался определенный багаж знаний и умений, потому что много надо делать, делать быстро, с минимальным дискомфортом для людей.
– Это мы сейчас говорим про Аксай. А как в районе?
– Диспансеризация проводится на базе врачебных амбулаторий. В этом году мы начали ее проводить и на базе фельдшерско-акушерских пунктов. Человек может прийти в ФАП и начать первый этап диспансеризации проходить там.
Всего в Аксайском районе более тридцати точек оказания медицинской помощи. Собственно сама ЦРБ, центральная районная поликлиника, детская районная поликлиника, две участковые больницы (в Реконструкторе и в Ольгинской), восемь врачебных амбулаторий (в наиболее крупных поселениях) и 22 ФАПа.
– Постепенно в территориях люди идут на диспансеризацию, – отвечает на мой вопрос Игорь Владимирович. – Информационное обеспечение мы тоже активно развиваем. Все равно диспансеризация сопряжена с потерей времени, с эмоциональным напряжением. Поэтому очень важно, чтобы люди понимали весь смысл происходящего, понимали, что на самом деле эффект от этих мероприятий колоссальный.

Главная медсестра Аксайской ЦРБ С.Н. Морозова (справа) со студентами медицинских колледжей на практике. / ФОТО Владимира Кадетова
– А как диспансеризация физически проходит?
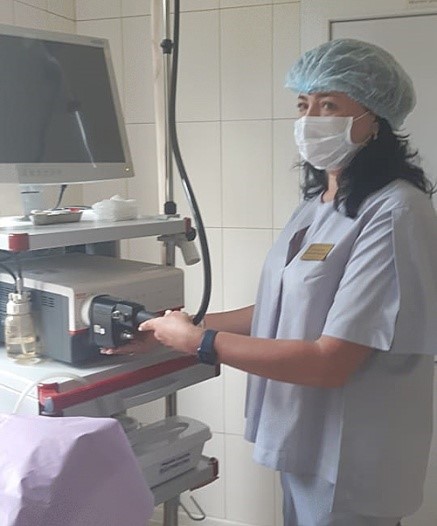
– Первый этап – профилактический осмотр с анкетированием, выявление степеней риска. Затем, если выявлены признаки начальных стадий хронических заболеваний, человек направляется на второй этап диспансеризации, где проводятся углубленные лабораторные и инструментальные исследования. Гастроскопия, компьютерная томография, уточняющие анализы, которые описывают биохимические функции внутренних органов. То есть целая серия дополнительных исследований, которые позволяют в конце концов совокупно поставить человеку диагноз – есть или нет у него хроническое заболевание. Затем идет этап консультирования специалистом по итогам обследования. Специалист говорит, что нужно делать, какие лечебные мероприятия проводить. И что еще очень важно – выявляет у него предболезни, факторы риска, которые болезнью не являются, но, скорее всего, рано или поздно к болезни приведут. Это, например, всем известный повышенный уровень холестерина в крови. Или наличие определенных липопротеидов, которые могут быть предвестниками тяжелого атеросклероза. Злоупотребляющие курением, люди с избыточной массой тела, люди, у которых впервые выявлено повышение артериального давления. Это все факторы риска, которые требуют дальнейшего наблюдения для недопущения развития у человека тяжелых хронических болезней.
– Вы прошли диспансеризацию?
– Конечно! Обязательно! В нашей больнице все придерживаются этого правила. Недавно вся администрация района прошла диспансеризацию. Уверен, что и жители нашего района воспользуются этой возможностью и обязательно придут на диспансеризацию. Ведь вовремя узнав о проблеме со своим здоровьем, можно уберечь себя от многих проблем в будущем, а возможно, и продлить свою жизнь. Предупредить болезнь намного легче, чем лечить ее!
Ольга БЛОТНИЦКАЯ































Отправить ответ
Оставьте первый комментарий!